未破裂脳動脈瘤の新しい治療!
今日は脳神経外科の新しい治療のお話です。くも膜下出血という病気の名前は皆様ご存知だと思います。脳を包んでいる、くも膜という薄い膜と脳の間=くも膜下腔、に出血する病気です。ここには脳を養っている大きな血管が存在し、その血管の弱いところが、風船のようにふくれてきて、ある日突然破れることで発症するのです。
遺伝などで元々血管壁に「弱い所があったり」「お酒が多かったり」「血圧が高くて内側から血管壁を押す力が強かったり」すると、血管が瘤のように膨れてきて引き伸ばされ、血管壁が薄くなります。ある程度薄くなると、何かの拍子に、風船が弾けるようにこの動脈瘤が破れます。するとくも膜下腔に血液が噴出し、くも膜下出血になるのです。
血圧は普通でも120mmHg=120mm水銀柱、つまり水の高さで言うと120×水銀の比重13.534ですから、162.4cmの水の高さの圧力がある計算になります。一方くも膜下腔の髄液の圧力は15cmの水の高さですから、動脈瘤が破れて、普通の10倍以上の圧力が一気に脳にかかってしまえば、脳は一瞬で傷害を受け、血液の流入がストップします。
重症のくも膜下出血では、「即死」してしまう場合があるのです。一旦くも膜下出血になると、5割は病院に着くまでに亡くなるか、治療ができない状態になります。治療ができても全体の2割に後遺症が残り、完全に元通りになる人は3割程度なのです。破れることが分かっていれば、予防の手術をしてでも治療したい病気です。
蒼野が脳神経外科医になった時には、くも膜下出血の人の治療は、よくなる人自体が少ないため、上手く治療出来れば本当に感謝される疾患でした。当時は手術治療しかありませんでしたので、手術が上手くなることで、沢山の人を救いたいと情熱を燃やした疾患だったのです。
くも膜下出血の手術は、開頭クリッピング術と言って、頭蓋骨を外し、破れた動脈瘤の所まで、脳を壊さないように顕微鏡を使いながら、慎重に近づきます。そして動脈瘤の根本(ネック)を金属製の洗濯バサミのようなクリップで挟むというものです。
動脈瘤の根本は血管壁の厚さも残っているので、破れやすい先端部分(ドーム)を血流から遮断してしまえば破れなくなります。一度破れた動脈瘤は、短期間の内に再破裂する事が多く、できるだけ早く動脈瘤を破れないように処置しなければ、最初のハードルを越えることが出来ないのです。
時代が進んで、どの施設でもMRIが備わるようになると、脳ドックや頭痛の検査などで、まだ破れていない動脈瘤が発見されるようになってきました。動脈瘤の場所や大きさなどで破れやすさは変わりますが、40~50代などの若い人に見つかった場合は、寿命が尽きるまでに破れる可能性が高いため、前もって破裂予防の手術をお勧めするようになりました。
でも健康な状態で、頭を切られるのは嫌ですよね! そんな中1990年代に血管内治療という手術法が発達してきました。動脈瘤の中にコイルを充填し、動脈瘤内で血が固まる事で、破れやすいドームの部分が血流から遮断されてしまう方法です。これは切られなくて済むので、特に未破裂の動脈瘤の場合、コイルが詰められる形であれば、こちらを選択する人が多くなってきました。
この頃には蒼野は市中病院の脳外科部長になっていました。血管内の手術は、血管内治療専門医を取得した若いスタッフに任せて、コイルを詰めるのが難しい形の、主に破裂した動脈瘤の開頭クリッピング術を担当していました。動脈瘤の処置は難しく、やり甲斐がある手術でした。上手く行った時には、本当に嬉しかったのを覚えています。
その後血管内での未破裂脳動脈瘤の手術も色々見ましたが、100%成功する訳ではありません。運悪くコイルを入れる時に破れると、手術前には元気だった人が、手術中にくも膜下出血になってしまいます。これは本当に大変な事です。後遺症が残ったり、命を無くすこともあります。良かれと思ってした手術で、患者様が悪くなることほど悔しいことはありません。
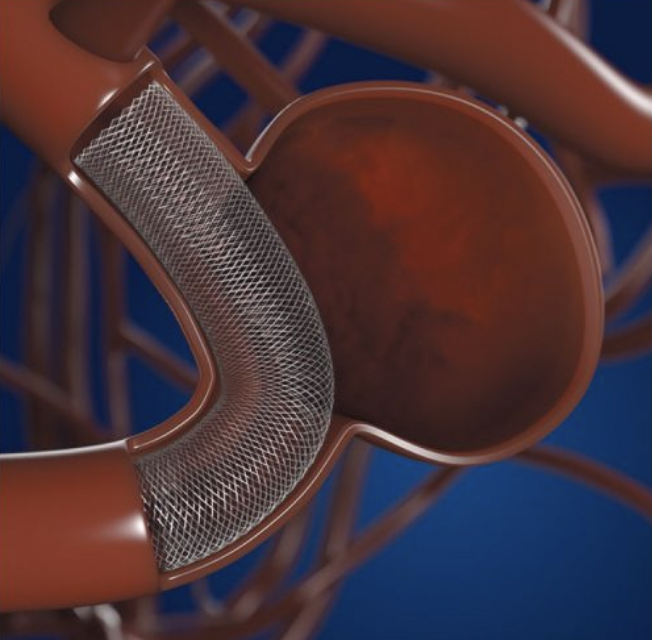
手術中に動脈瘤が破れない方法が待たれていたのです。そして今回新しいデバイス=Flow Diverter(血流変更)ステントでの治療成績が発表されました。術中の破裂はゼロになりました! 破裂予防効果も高く、今後新しい時代の治療に入ってゆくと思われます。
動脈瘤の形は人それぞれです。コイル塞栓術に向いた動脈瘤は、動脈瘤の入り口(ネック)が小さく、入れたコイルが飛び出しにくく安定しやすい、少し小さめの動脈瘤です。ネックが広いとコイルが飛び出して血管に詰まって脳梗塞になったり、動脈瘤が大きいと入れるコイルの密度が低くなって血流が残ってしまい、破裂予防効果が高まらないなどの問題が常にありました。
Flow Diverter ステントは、細かい網目状の金属をカテーテルで動脈瘤のネックの所に持っていき、血管の形に沿って広げるとネックがステントで塞がれます。血流が動脈瘤に入らなくなると血液が固まり、破れやすいドームの部分に血流が届かなくなる事で破れなくなります。
パイプラインという商品名のデバイスで、2015年に本邦でも、内頸動脈の途中から出た、手術でも、コイルでも処置しにくい、大きな動脈瘤に、許可施設限定で使えるようになりました。その後の世界の臨床研究で、もっと小さな動脈瘤での治験が進み、多施設の前向き共同研究の結果が今回の論文となり、報告されたのです。
パイプラインを用いた治療後、1年後には138例中106例(76.6%)が完全閉塞で破れなくなっており1)、3年後には115例が完全閉塞(83.3%)に至っていました2)。破裂したものはなく、術後の合併症としては、ステント後に抗血小板剤投与が必要であることから、脳出血が3例、抗血小板剤を自分で中止した人の脳梗塞が1例でした。動脈瘤の再発は3年間で1例のみで、手術に比べても、はるかに安全な方法であることが報告されました。
これは動脈瘤が見つかった患者様にとっては大きな福音になると思います。昔手術していた蒼野としては、隔世の感を感じざるを得ません。術中に動脈瘤が破裂する確率が無いことは本当に素晴らしいことです。手術時間も短縮しますし、それと共に放射線の被曝も減少します。
手術成績は、開頭手術は2020年に遂に血管内手術に凌駕されてしまいました。そして今回このステントで動脈の幹の部分にできる動脈瘤は小さなものまでカバーできるようになりました。しかし、血管の分岐部にできる動脈瘤に関しては、今後もまだコイルと開頭手術が使い分けられてゆくのだと思います。
さらに新しいデバイスが開発されて来れば、頭を切って脳をかき分けて手術するというような野蛮な(?)方法は無くなってしまうのかも知れませんね。手術の技術を追い求めてきた蒼野としては少し複雑な気持ちになりますが、より安全で侵襲が少ない治療法が出て来れば、昔の治療が行われなくなるのは仕方がありません。また手術の機会が減って、経験を積める若い脳外科医が育たないということもあり、血管内手術が主流となる流れは止まらないものと思いました。
この論文を見て、当たり前ではありますが、改めて「時代の流れ」と「医療の進歩」を肌で感じた蒼野でした。
参考文献:
1)Prospective study on embolization of intracranial aneurysms with the pipeline device: the PREMIER study 1 year results. ; J Neurointerv Surg. 2020 ;12(1):62-66.
2)Prospective study on embolization of intracranial aneurysms with the pipeline device (PREMIER study): 3-year results with the application of a flow diverter specific occlusion classification. ; J Neurointerv Surg. 2023 ;15(3):248-254.
参照ページ:メドトロニック Pipeline™ Flexフローダイバーターシステム 写真もこのページより借用
もし記事が良かったよ!と思われた方は蒼野健造公式ラインのボタンをポチッと押して、ご登録くださいね。ライン登録された方で希望される方は、オンライン面談での相談に乗りたいと思っております。